Миелопатия — классификация, симптомы и лечение. Миелопатия Шейная миелопатия с парезами рук и ног
Поражение шейного отдела спинного мозга, связанное с различными заболеваниями и последствиями травм, называется миелопатией. Симптомы этого заболевания настолько разнообразны, что лучше говорить о тяжелом соматическом синдроме, развивающемся вследствие патологических процессов в организме. Чаще всего шейная миелопатия имеет хроническое течение. Она представляет собой дистрофическое нарушение работы спинного мозга невоспалительного характера. Оно может развиваться по разным причинам и сложно поддается лечению.
Почему развивается миелопатия шейного отдела
Любое заболевание появляется по какой-то причине. Шейная миелопатия тоже не возникает просто так, а является следствием различных других патологий. Чаще развивается заболевание из-за остеохондроза или спондилеза. Но возникнуть оно может по другим причинам.
- Нарушение работы сердца и сосудов приводит к недостаточному снабжению мозга кислородом. Это вызывает сужение сосудов и отмирание клеток позвоночника.
- Возрастные изменения часто приводят к усыханию дисков и разрушению костных тканей.
- Часто причиной миелопатии является компрессия спинного мозга из-за сдавления его грыжей, опухолью, при спондилолистезе или после травмы.
- Патологические процессы развиваются после сильного ушиба, неудачного хирургического вмешательства или неправильно проведенной пункции.
- Дегенеративная миелопатия возникает из-за нарушения обменных процессов и недостатка питательных веществ.
- Патология может быть вызвана инфекционными или воспалительными заболеваниями. Например, туберкулезом, миелитом, болезнью Бехтерева.
- Тяжелые физические нагрузки, подъем тяжестей, занятие профессиональным спортом тоже могут привести к нарушению деятельности позвоночника.

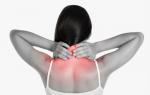
Главным симптомом миелопатии является боль в шее и плечевом поясе
Виды миелопатии
Шейная миелопатия позвоночника еще называется цервикальной. Существует много разновидностей этой патологии в соответствии с причинами ее развития. Она всегда вызывается каким-то заболеванием, поэтому при постановке диагноза это указывается. Различают такие виды миелопатии:
- спондилогенная миелопатия возникает чаще всего из-за дегенеративных процессов в позвоночнике, например, при разрушении дисков;
- компрессионная или травматическая форма вызвана деформацией позвонков или дисков в результате травмы или дистрофических процессов;
- вертеброгенная развивается на фоне остеохондроза, грыжи, стеноза позвоночного канала или после травмы;
- ишемическая форма болезни может быть сосудистой или атеросклеротической, вызывается сдавлением сосудов или нарушением кровообращения, она часто имеет хроническую форму;
- инфекционная может быть вызвана ВИЧ-инфекцией, сифилисом, болезнью Лайма, туберкулезом или даже энтеровирусной инфекцией;
- метаболическая форма развивается на фоне нарушения процессов обмена веществ или деятельности эндокринной системы, например, диабетическая миелопатия.
Первые признаки заболевания
В результате такого поражения шейного отдела позвоночника нарушается работа многих органов и систем человека. Связано это с тем, что все сигналы к разным частям тела проходят через спинной мозг. Если его функции нарушены, появляются головные боли, скачки давления, ухудшение памяти и другие неприятные симптомы. Очень важно, чтобы пациент вовремя заподозрил развитие заболевания и обратился к врачу.
Насторожиться стоит в том случае, если наблюдаются такие симптомы:
- боли в шее, распространяющиеся на плечевой пояс и область между лопатками, они усиливаются во время движения и сложно снимаются болеутоляющими препаратами;
- ограниченность в движении головой;
- слабость в руках и ногах , нарушение мелкой моторики, онемение, ощущение «мурашек»;
- неуверенность движений, нарушение походки, координации движений;
- спазмы мышц, судороги в конечностях;
- часто развиваются парезы или параличи;
- головокружение, повышенное потоотделение;
- снижение умственной деятельности, ухудшение памяти;
- нарушение функций кишечника и мочевого пузыря.

Для подтверждения диагноза делают КТ или МРТ
По каким симптомам ставят диагноз
После обращения к врачу с жалобами на эти симптомы пациент сдает анализы и проходит диагностические процедуры. Врач может заподозрить развитие миелопатии, если в анамнезе присутствуют такие заболевания:
- миелит;
- опухоль;
- межпозвоночная грыжа;
- травмы шейного отдела;
- инфекции;
- остеохондроз.
Диагноз подтверждается после осмотра пациента. Врач проверяет наличие симптома Лермитта – ощущение покалывания в позвоночнике при поворотах или наклонах головы. Кроме того, на развитие миелопатии могут указывать такие симптомы:
- нарушение чувствительности конечностей;
- недостаточный контроль за сокращением мышц;
- уменьшение силы мышц.
После проведения МРТ, КТ, ангиографии или спондилографии врач определяет причины заболевания, а потом в соответствии с этим назначает лечение.
Как лечить миелопатию
Иногда бывает так, что пациенты не обращаются к врачу, принимая неприятные ощущения за симптомы остеохондроза или сосудистых заболеваний. Но без своевременного лечения миелопатия постепенно прогрессирует. Такому пациенту может грозить инвалидность и другие серьезные последствия. Очень важно, чтобы проводилась комплексная терапия, направленная не только на снятие симптомов заболевания, но и на устранение его причины.
Лечение миелопатии может включать в себя такие методы:
- медикаментозную терапию, направленную на снижение боли, снятие отека, спазма мышц и сосудов;
- при миелопатии шейного отдела очень важно обеспечить его стабильность, лучше всего с помощью воротника Шанца;
- физиотерапевтические процедуры помогают ускорить выздоровление – диатермия, УВЧ, иглорефлексотерапия, электрофорез, массаж, ЛФК;
- в тяжелых случаях не обойтись без оперативного вмешательства, например, для освобождения ущемленного нерва или декомпрессии позвоночного канала.

Особенности лечения зависят от типа патологии и степени выраженности симптомов
Медикаментозная терапия миелопатии
Для лечения этой патологии применяется много разных лекарственных средств. Их выбор зависит от причины миелопатии и заболеваний, которые вызвали эти нарушения.
- При любой форме патологии назначают нестероидные противовоспалительные препараты. Они снимают боль, уменьшают отек и воспалительный процесс. При шейной миелопатиии наиболее эффективны «Ортофен», «Индометацин», «Ибупрофен». При сильной боли, которая появляется от сдавления нервных корешков, делаются инъекции стероидных гормонов.
- Всем пациентам также нужны препараты для улучшения метаболических процессов, защиты тканей от гипоксии. Лучше всего действуют «Церебролизин», «Пирацетам», «Актовегин».
- При наличии инфекции необходим прием антибактериальных средств. Их выбирают в зависимости от типа возбудителя заболевания.
- Часто назначаются миорелаксанты для снятия спазма мышц и болевых ощущений в шейном отделе позвоночника. Это могут быть «Мидокалм», «Баклосан», «Сирдалуд», «Толперизон».
- При ишемической миелопатии обязателен прием сосудорасширяющих средств и нейропротекторов. Для снятия спазмов сосудов эффективны «Папаверин», «Но-Шпа», «Кавинтон», чтобы улучшить кровообращение, применяют «Трентал» или «Танакан».
- Для укрепления иммунной системы и восполнения недостатка питательных веществ назначаются витаминно-минеральные комплексы. Особенно важно при миелопатии дополнительное поступление витаминов В 1 и В 6 .

Массаж и гимнастика помогают ускорить выздоровление
Осложнения миелопатии
Это серьезное заболевание, которое часто приводит к негативным последствиям. Самые легкие из них – это фантомные боли или ослабление мышц конечностей. Но несвоевременное лечение может вызвать и более серьезные осложнения:
- хроническую компрессию спинного мозга;
- ущемление нервных корешков или сдавление сосудов;
- утрату подвижности, паралич конечностей;
- снижение чувствительности кожи, иногда наблюдается полное отсутствие рефлексов;
- нарушение работы органов малого таза.
Профилактика заболевания
Из-за того, что миелопатия может развиваться как осложнение при различных заболеваниях, ее сложно предотвратить. Но если вести здоровый образ жизни, заниматься спортом, правильно питаться и отказаться от вредных привычек, можно снизить риск развития патологии. Особенно важно следить за здоровьем позвоночника, укрепляя мышечный корсет, оберегая его от переохлаждения и перегрузок.
Прогноз излечения миелопатии зависит от причины ее возникновения, степени выраженности симптомов и соблюдения пациентом всех терапевтических процедур. Чем раньше начато лечение, тем легче восстановить здоровье шейного отдела позвоночника.
Спинной мозг - важная часть организма. Он выступает в роли проводника, передающего сигналы всем частям тела от головы и центральной нервной системы. Такое продуктивное взаимодействие позволяет осуществлять движения конечностями, обеспечивает нормальное функционирование желудочно-кишечного тракта, мочеполовой системы и другого. Любые повреждения этого отдела чреваты грозными последствиями и могут в один миг посадить человека в инвалидное кресло.
Что за болезнь
Миелопатия - это обобщенный термин всех состояний, так или иначе влияющих на деятельность спинного мозга.
К основным факторам, провоцирующим развитие болезни, относят:
- механическое повреждение;
- различные заболевания.
В зависимости от причины, повлекшей недуг, к термину добавляется соответствующая приставка.
Например, цервикальная миелопатия говорит о том, что локализация патологического процесса наблюдается в шейном отделе позвоночника.
Почему возникает
От развития болезни не застрахован никто. Она появляется внезапно и вводит человека в недоумение.
К наиболее распространённым причинам, провоцирующим поражение спинного мозга, относят:
- травмы, вследствие падений, аварий, ударов;
- послеоперационные осложнения;
- грыжи, протрузии, опухоли;
- сколиоз;
- остеохондроз;
- спондилоартроз;
- спондилез;
- переломы и вывихи позвонков;
- повреждения ребер;
- всевозможные инфекции;
- аутоиммунные патологии;
- системные воспалительные заболевания;
- нарушение кровоснабжения;
- тромбоз спинных сосудов;
- атеросклероз;
- остеомиелит;
- туберкулез костей;
- гематомиелия;
- демиелинизация.
Не последнюю роль в возникновении патологии играют наследственные заболевания, связанные с накоплением фитановой кислоты (болезнь Рефсума) и наличием мотосенсорных расстройств (синдром Русси - Леви).

При различных заболеваниях позвоночника наблюдается повреждение нервных клеток спинного мозга, такая патология называется "синдром бокового амиотрофического склероза" (БАС).
Общие признаки
Появление симптомов миелопатии шейного может возникать постепенно или в один момент. Последнее наиболее характерно для механического воздействия на позвоночник, например удара, перелома, смещения.
Больной человек может ощущать:
- Сильную боль различной локализации.
- Уменьшение или полную потерю чувствительности ниже очага поражения.
- Онемение и покалывание пальцев, кистей рук и ног.
- Параличи конечностей или всего тела.
- Нарушение работы органов пищеварения и мочеполовой системы.
- Слабость отдельных мышц.
Также могут присутствовать симптомы вертеброгенной цервикальной миелопатии:
- Проблемы с координацией движений.
- Мраморный цвет лица.
- Чрезмерная потливость.
- Нарушение сердечного ритма.
- Излишняя эмоциональность, навязчивые состояния.
- Страх приближающейся смерти и прочее.
Яркое начало сопровождает болезнь не всегда. В некоторых случаях жалобы могут быть незначительны и прогрессировать на протяжение длительного времени.
Такие пациенты редко посещают медицинское учреждение на начальных стадиях, списывая ухудшение самочувствия на усталость и другие причины.
Дальнейшее течение недуга зависит от многих факторов, однако чем раньше он выявлен, тем больше человек получает шансов на возвращение к здоровой и полноценной жизни.
Классификация
Следующие виды болезни возникают на фоне непосредственного влияния на спинной мозг. Это:
- Токсическая и радиационная. Встречаются крайне редко. Могут возникать как следствие предшествующих облучений при раке или при отравлениях ртутью, свинцом, мышьяком и другими опасными соединениями. Поражение спинного мозга прогрессирует медленно. Появление первых симптомов нередко связывают с предыдущими эпизодами онкологии, а именно появлением метастаз.
- Карциноматозная. Представляет собой паранеопластическое поражение центральной нервной системы, возникающее на фоне различных злокачественных процессов. Это может быть рак легкого, печени, крови и т. п.
- Инфекционная. Протекает довольно тяжело и может быть вызвана энтеровирусами, болезнью Лайма, СПИДом, сифилисом и др.
- Метаболическая. Случаи ее выявления диагностируются нечасто. Ее вызывают различные нарушения обмена веществ и длительные гормональные сбои.
- Демиелинизирующая. Результат поражения нейронов ЦНС. Может передаваться генетически или возникать в процессе жизни.

Такие поражения встречаются намного реже, чем компрессионные.
Поражение шейного отдела
Относится к самым распространенным формам. Возникает в районе первых 7 позвонков.
Может быть вызвана любыми из перечисленных причин, но наиболее часто возникает вследствие компрессии, т. е. давления на спинной мозг.
Это могут быть грыжи, опухоли и другие факторы, оказывающие механическое воздействие на этот важный отдел позвоночника.
Нередко патологию провоцируют такие заболевания:
- остеохондроз;
- сколиоз и т. п.
Врожденные или приобретенные дефекты крупных сосудов могут нарушать функционирование спинного мозга, провоцируя его воспаление.
Больные шейной миелопатией имеют наиболее выраженные и тяжелые жалобы.
У них онемение может начинаться с области плеч и распространяться на все тело. Всегда имеют место нарушения вестибулярного аппарата, вызывающие:
- головокружения, особенно при поворотах головы или поднятии вверх;
- дезориентацию;
- появление «мушек» перед глазами;
- приступы панических атак и тому подобное.

Нередко симптомы миелопатии шейного отдела путают с ВСД. После безуспешного лечения проводится более подробное исследование, позволяющее выяснить настоящую причину.
Грудная патология
Такая локализация не менее опасна, однако в большинстве случаев ее клинические проявления менее выражены.
В отличие от миелопатии шейного отдела, пациента могут беспокоить:
- ощущение сдавливания в области ребер и сердца;
- тяжесть на вдохе;
- болевые ощущения различной интенсивности;
- слабость и дрожь в руках;
- усиление дискомфорта при наклонах и выполнении физических упражнений.
Чаще всего она развивается на фоне нарушения кровообращения, но другие причины также не стоит исключать.
По симптомам грудная форма очень напоминает остеохондроз этого отдела, хотя это довольно редкая патология позвоночника.
При проведении диагностики важно дифференцировать ее от заболеваний сердца и дыхательной системы.
Поясничная локализация
Если больного настигла эта форма болезни, то проблемы наблюдаются в нижней части туловища. Под воздействием провоцирующих факторов страдают:
- ноги (паралич, прочее);
- органы малого таза (возникают различные заболевания, связанные с нарушением их работы).
То, что находится выше поясничного отдела болезнь чаще всего не затрагивает. Исключением являются смешанные формы, когда повреждается весь спинной мозг.
При компрессии такое случается редко, чаще всего это системное воздействие на спинной мозг или организм в целом (радиация, яды, инфекции и т. п).
Симптомы миелопатии шейного отдела наблюдаются частично.
Методы диагностики
При отсутствии характерных симптомов цервикальную миелопатию, как и другие разновидности, выявить непросто.
Почувствовав, что в организме происходит что-то не то, больные обращаются к терапевту, ортопеду и прочим специалистам, которые не могут установить причину ухудшения самочувствия или вовсе ставят неверный диагноз.
Лечением и диагностикой болезни занимается врач-невролог. В первую очередь он собирает подробный анамнез, т. е. историю болезни. Пациенту потребуется в деталях сообщить:
- Как давно начались жалобы.
- Если ли у него или близких родственников хронические заболевания.
- Какой образ жизни он ведет (есть ли вредные привычки и т. п.).
- Подвергался ли он ранее радиоактивному облучению и контактировал ли с токсическими веществами и т. д.
На основании этих данных специалист сможет предположить наличие шейной миелопатии, которое потребуется подтвердить при помощи обследования.

Обязательно потребуется пройти общий и биохимический анализ крови. При подозрении на инфекции может быть назначена проверка ее стерильности.
Параллельно необходимо провести диагностику, включающую:
- рентген;
- электромиографию;
- электронейрографию;
- МРТ, КТ позвоночного столба;
- ангиографию спинного мозга и его пункцию.
Полученный материал будет отправлен в лабораторию для проведения бактериологического посева и выявления других инфекций методом ПЦР.
После постановки точного диагноза и выявления провоцирующего фактора будет назначено необходимое лечение, которое невролог будет проводить совместно с другими специалистами. В зависимости от причины это может быть:
- венеролог;
- онколог;
- вертебролог;
- остеопат и другие.
Все о диагнозе цервикальной миелопатии может рассказать только лечащий врач.
Медикаментозная терапия
Единой схемы лечения не существует. Схема подбирается индивидуально и зависит от многих факторов, а именно:
- причин болезни;
- степени тяжести;
- возраста и пола пациента;
- сопутствующих патологий и другого.
Для лечение цервикальной ишемической миелопатии применяются следующие группы препаратов:
- сосудорасширяющие;
- спазмолитические.
К таким относят:
- "Но-Шпу".
- "Дротаверин".
- "Винпоцетин".
- "Ксантинола никотинад".
При токсических поражениях назначаются препараты, позволяющие выводить из организма вредные вещества. При инфекционных - противовирусные, противогрибковые и антибактериальные средства. Таким пациентам следует понимать, что терапия будет длительной и не всегда успешной.
При наличии генетических патологий устранить болезнь медикаментозно не представляется возможным. В этом случае подбирается пожизненная схема лечения, устраняющая или смягчающая клинические проявления.
Оперативное вмешательство
К помощи хирурга прибегают, если миелопатию шейного отдела спровоцировали механические факторы, такие как:
- опухоли;
- кисты;
- грыжи;
- смещения позвонков и т. п.
Как показывает практика, при удалении доброкачественных образований у пациента немало шансов победить болезнь. Терапия при цервикальной миелопатии при онкологии проходит намного сложнее. Как правило, давать какие-либо прогнозы врачи не берутся.

При травмах результат может быть разным. Все зависит от степени повреждения и локализации.
Вспомогательные мероприятия
Лечение цервикальной миелопатии - половина пути. После устранения основного заболевания пациента ждет длительный период реабилитации. В него могут входить:
- всевозможные массажи;
- лечебная гимнастика;
- иглоукалывание;
- физиотерапевтические процедуры;
- электрофорез;
- ношение фиксирующих корсетов;
- посещение специализированных санаториев.
Категорически недопустимо заниматься самостоятельным лечением симптомов и причин цервикальной миелопатии. Такое легкомыслие чревато серьезным поражением костного мозга и необратимым параличом.
Профилактика
Чаще всего болезнь возникает в зрелом возрасте, но нередко диагностируется среди молодых людей и даже малышей.
Наблюдается у большинства обследованных пациентов. Для того чтобы немного снизить вероятность ее появления, следует придерживаться нескольких простых рекомендаций:
- каждое утро начинать с небольшой разминки;
- если работа связана с длительным нахождением в сидячем положении, периодически вставать и делать различные упражнения, можно просто походить;
- не сутулиться;
- включить в рацион мясо с хрящами и кисломолочные продукты;
- избавиться от вредных привычек;
- отказаться от тяжелой и некачественной пищи;
- есть побольше овощей и фруктов;
- периодически пропивать курс витаминов и минеральных веществ;
- при наличии хронических патологий своевременно проходить лечение;
- обсудить с врачом возможность применения препаратов, защищающих и восстанавливающих хрящевую ткань (хондропротекторов).

Услышав диагноз "цервикальная миелопатия", не следует сразу впадать в отчаяние и думать об онкологии. В большинстве случаев патология имеет доброкачественную природу. Следует настроиться позитивно и верить в собственное выздоровление, ведь медициной давно доказано, что эффективность терапии тесно связана с настроением пациента, даже если прогноз весьма неблагоприятный.
Обобщенное понятие, используемое в неврологии для обозначения различных по своей этиологии поражений спинного мозга, обычно имеющих хроническое течение. Клинически они могут проявляться нарушениями силы и тонуса мышц, различными сенсорными расстройствами, дисфункцией тазовых органов. Задачей диагностического поиска при миелопатии является выявление причинного заболевания. С этой целью проводится рентгенография позвоночника, МРТ, ЭМГ, ЭНГ, ангиография, анализ ликвора, биохимические исследования крови, ПЦР-диагностика и др. Лечебная тактика основана на терапии основного заболевания, симптоматическом лечении и реабилитации при помощи ЛФК, механотерапии, массажа, иглоукалывания и физиотерапии.
Общие сведения
Миелопатия является комплексным понятием, включающим в себя любые дистрофические изменения спинного мозга, не зависимо от их этиологии. Как правило, это хронические или подострые дегенеративные процессы, происходящие в результате нарушения кровоснабжения и метаболизма отдельных спинномозговых сегментов. Зачастую миелопатия выступает в роли осложнения дегенеративно-дистрофических заболеваний позвоночника, сосудистой патологии, токсического воздействия, травмы позвоночника , дисметаболических изменений или инфекционных процессов. Поэтому в уточненном диагнозе перед термином «миелопатия» непременно должно стоять указание на природу поражения спинного мозга. Например, «ишемическая миелопатия», «компрессионная миелопатия» и т. д.
Этиология и патогенез миелопатии
В преобладающем большинстве случаев патологические процессы, приводящие к развитию миелопатии, локализуются вне спинного мозга. В первую очередь это дегенеративные изменения позвоночника (остеохондроз , спондилоартроз , спондилез , инволютивный спондилолистез) и травмы (перелом позвонка , подвывих или вывих позвонков, компрессионный перелом позвоночника). За ними следуют сосудистые заболевания (атеросклероз , тромбоз спинальных сосудов), аномалии развития позвоночника , опухолевые процессы в области позвоночника, метаболические нарушения (при диспротеинемии, сахарном диабете , фенилкетонурии , лизосомальных болезнях накопления), туберкулез и остеомиелит позвоночника. К патологическим изменениям спинного мозга может привести радиоактивное и токсическое воздействие на организм.
Реже встречаются миелопатии, обусловленные непосредственным поражением вещества спинного мозга. Первопричиной их возникновения могут являться: позвоночно-спинномозговая травма , инфекционные поражения и опухоли спинного мозга , гематомиелия , демиелинизация. Последняя может носить наследственный (при синдроме Русси-Леви , болезни Рефсума и пр.) или приобретенный (при рассеянном склерозе) характер. В исключительных случаях миелопатия развивается в качестве осложнения люмбальной пункции .
Среди патогенетических механизмов возникновения миелопатии преобладает компрессионный. Возможна компрессия межпозвоночной грыжей , остеофитами, отломками при переломе, опухолью, посттравматической гематомой , смещенным позвонком. При этом происходит как непосредственное сдавление спинного мозга, так и пережатие спинномозговых сосудов, следствием чего является гипоксия и нарушение питания, а затем дегенерация и гибель нервных клеток пораженного спинномозгового сегмента. Возникновение и развитие патологических изменений реализуется постепенно с увеличением компрессии. Результат - выпадение функции нейронов данного сегмента и блокировка проведения через него импульсов, идущих по проводящим путям спинного мозга.
Классификация миелопатии
Радиационная миелопатия
Наиболее часто наблюдается в шейных спинномозговых сегментах у пациентов, прошедших лучевую терапию рака глотки или рака гортани ; в грудном отделе - у больных, получавших облучение по поводу опухолей средостения . Развивается в период от 6 мес до 3-х лет после лучевых нагрузок; в среднем спустя 1 год. В таких случаях миелопатия нуждается в дифференциальной диагностике со спинномозговыми метастазами имеющейся опухоли. Типично медленное прогрессирование клиники, обусловленное постепенным некрозом тканей спинного мозга. При неврологическом осмотре может выявляться синдром Броун-Секара. В цереброспинальной жидкости изменения не наблюдаются.
Карциноматозная миелопатия
Обусловлена токсическим влиянием опухоли и воздействием синтезируемых ею биологически активных веществ, что в конечном итоге приводит к некротическим изменениям спинномозговых структур. Клинический симптомокомплекс во многом повторяет неврологические нарушения при боковом амиотрофическом склерозе. Поэтому некоторые авторы относят этот вид миелопатии к особой форме БАС. В ликворе может выявляться плеоцитоз и умеренный гиперальбуминоз.
Диагностика миелопатии
Диагностический алгоритм при выявлении признаков миелопатии направлен на исключение другой, сходной по клиническим симптомам, патологии ЦНС и установление этиологического фактора, лежащего в основе дистрофических изменений спинного мозга. Он включает общий и биохимический анализ крови, рентгенографию позвоночника , МРТ позвоночника , электромиографию (ЭМГ), электронейрографию (ЭНГ), исследование вызванных потенциалов , МР- или КТ-ангиографию спинного мозга, люмбальную пункцию.
По показаниям при отсутствии возможности проведения МРТ в отдельных случаях могут быть выполнены миелография и дискография . При подозрении на инфекционную природу миелопатии проводится исследование крови на стерильность, RРR-тест, ПЦР-исследования, посев спинномозговой жидкости.
В ходе диагностического поиска невролог может привлекать к совместному консультированию других специалистов: вертебролога, фтизиатра , онколога , венеролога; при предположении о демиелинизирующей наследственной миелопатии - генетика.
Лечение миелопатии
Тактика лечения миелопатии зависит от ее этиологии и клинической формы. Она включает терапию причинного заболевания и симптоматическое лечение.
При компрессионной миелопатии первоочередным является устранение компрессии. С этой целью может быть показано удаление клина Урбана , дренирование кисты , удаление гематомы и опухоли. При сужении позвоночного канала пациент направляется к нейрохирургу для решения вопроса о возможном проведении декомпрессивной операции : ламинэктомии , фасетэктомии или пункционной декомпрессии диска . Если компрессионная миелопатия обусловлена грыжей межпозвоночного диска, то в зависимости от степени протрузии и состояния диска выполняется микродискэктомия или дискэктомия .
Лечение ишемической миелопатии заключается в устранении факторов компрессии сосудов и проведении сосудистой терапии. Поскольку сосудистый компонент присутствует в патогенезе практически любой миелопатии, подобное лечение входит в комплексную терапию большинства больных. Оно включает спазмолитические и сосудорасширяющие средства (дротаверин, ксантинола никотинат, папаверин, винпоцетин), препараты улучшающие микроциркуляцию и реологические свойства крови (пентоксифиллин).
При токсической миелопатии основу лечения составляет дезинтоксикация, при инфекционной - адекватная этиологии антибактериальная терапия. Большие трудности представляет лечение наследственной демиелинизирующей миелопатии и канцероматозной миелопатии при гемобластозах . Зачастую оно сводится к проведению симптоматической терапии.
Обязательными в лечении миелопатии являются препараты, улучшающие метаболизм нервной ткани и снижающие ее подверженность гипоксии. К ним относятся нейропротекторы, метаболиты и витамины (гидролизат мозга свиньи, пирацетам, гемодериват крови телят, вит В1, вит В6). Многим пациентам показана консультация физиотерапевта для оптимального подбора методов физиотерапевтического воздействия: диатермии, гальванизации , УВЧ , парафинотерапии и пр.
Профилактика миелопатии заключается в предупреждении заболеваний, способных привести к ее развитию. Это своевременное выявление и лечение патологии позвоночника и сосудистых заболеваний; стабильная компенсация эндокринных и метаболических расстройств; предупреждение травматизма, инфекционных заболеваний, интоксикаций свинцом, цианидами, гексахлорофеном и др.
Называется шейной спондилогенной миелопатией и проявляется в нарушении функционирования спинного мозга, которое вызвано дегенеративными изменениями межпозвонковых дисков и дугоотростчатых суставов шейного отдела позвоночника (шеи).
Это состояние является наиболее распространённой патологией, вызывающей дисфункцию спинного мозга (известную как "миелопатия") и проявляющейся в компрессии спинного мозга.
Процесс, который приводит к компрессии спинного мозга, является результатом шейного остеохондроза (дегенеративных изменений в шейном отделе позвоночника), который недостаточно изучен и, по всей видимости, имеет множество причин.
Причины шейной миелопатии
- естественные возрастные изменения в межпозвонковых дисках, обычно проявляющиеся в формировании шейных остеофитов (костных наростов) по краям позвонков;
- шейного отдела позвоночника, приводящий к фасеточной гипертрофии (увеличению дугоотростчатых суставов);
- утолщение связок, окружающих позвоночный канал, особенно жёлтой связки, что происходит параллельно с потерей высоты межпозвонковых дисков;
- трансляционную механическую нестабильность, приводящую к подвывиху (или частичной дислокации) тел позвонков.
- врождённое сужение позвоночного канала, которое значительно повышает вероятность компрессии спинного мозга;
- изнашивание и/или повторяющуюся травматизацию, которые приводят к дегенеративных изменениям, затрагивающим дисковое пространство и замыкательные пластинки тел позвонков.
Эти изменения в шейном отделе позвоночника провоцируют сужение позвоночного канала, приводя к утолщению задней продольной связки и формированию остеофитов, сдавливающих спинной мозг, как правило, на уровнях С4-С7. Результатом этих изменений является хроническая компрессия спинного мозга и нервных корешков, приводящая к снижению кровотока и неврологическому дефициту, что может закончиться повреждением самого спинного мозга.
Ещё одним распространённым состоянием, которое также может привести к хронической компрессии спинного мозга, является оссификация задней продольной связки.
Симптомы и признаки шейной миелопатии
Пациенты с шейной спондилогенной миелопатией часто страдают от комбинации следующих симптомов:
- слабости, онемения или неловкости в руках, кистях и пальцах рук;
- изменения походки, включая потерю равновесия, слабость, тяжесть или онемение в ногах;
- болезненности и скованности в шее;
- различных степеней корешковой боли в руках (боли, которая иррадиирует в руку и иногда в пальцы руки).
Шейная спондилогенная миелопатия безболезненна более чем в 50% случаев, но, если боль присутствует, её, как правило, описывают либо как режущую, жгучую, либо как постоянной тупую, иррадиирующую в плечи, предплечья, руки и (время от времени) кисти и пальцы рук. Также боль может сопровождаться покалывающими парестезиями, распространяющимися на пальцы рук.
Пациенты с шейной миелопатией могут случайно ронять предметы, а также иметь проблемы с застёгиванием пуговиц. При длительном течении шейная миелопатия может проявляться в потере мышечной массы и чувствительности к вибрации, уколам, боли и тепловому воздействию.
Кроме того, на осмотре врач может заметить усиление мышечного тонуса рук и ног в состоянии покоя, фокальную слабость мышц, иннервируемых повреждёнными нервными корешками, неустойчивость походки и аномальное оживление глубоких сухожильных рефлексов.
Координация также может быть нарушена, включая ухудшение мелкой моторики рук и проблемы со скоординированной ходьбой, что можно заметить при тандемной ходьбе в обратном направлении. Сгибание шеи может вызывать ощущения, похожие на разряды тока, распространяющиеся по всему позвоночнику (это явление называется феноменом Лермитта). Также у пациентов могут наблюдаться проблемы с сексуальной функцией.
Длительное сдавление спинного мозга может привести к слабости в ногах и их прогрессирующей спастичности. Затем могут возникнуть нарушения в функционировании кишечника и мочевого пузыря. В запущенных случаях пациенты с миелопатией не могут ходить без трости или ходунков.
Диагностика
Диагностика шейной миелопатии, связанной с шейным остеохондрозом, в большой степени опирается на историю болезни, а также симптомы и признаки, описанные в первой части статьи.
Затем диагноз может быть подтверждён с помощью радиологического метода, такого как магнитно-резонансная томография (МРТ) шейного отдела позвоночника, демонстрирующего очевидное сдавление спинного мозга и нервных корешков. На МРТ могут быть выявлены очаги миеломаляции в спинном мозге, при других исследованиях они не видны.
Другие диагностические исследования
Другие диагностические исследования обычно проводятся для получения дополнительной информации. Также они могут помочь в планировании лечения. Дополнительные диагностические исследования могут включать:
- в определённых случаях (особенно, когда необходимо получить чёткую картину костной анатомии) могут помочь шейная миелограмма с последующим КТ-сканированием, способная выявить анатомические особенности, связанные с защемлением нервных корешков и самого спинного мозга;
- в запущенных случах может показать аномальный сигнал в спинном мозге и/или атрофию спинного мозга в результате гибели нервных клеток. В таких случаях, называемых "миеломаляцией", хирургический прогноз может быть не очень благоприятным;
- снимки, произведённые в положениях сгибания и разгибания, позволяют исключить нестабильность тел шейных позвонков, что может повлиять на методы лечения и его длительность;
- соматосенсорные вызванные потенциалы (ССВП) или моторные вызванные потенциалы (МВП) позволяют измерить электрическую проводимость спинного мозга в зоне компрессии.
Дифференциальный диагноз
Чтобы поставить правильный диагноз, очень важно исключить другие заболевания со сходной симптоматикой, то есть провести дифференциальную диагностику. Некоторые заболевания могут иметь симптомы, идентичные шейному остеохондрозу со спондилогенной миелопатией. Все эти проблемы требуют специфического лечебного подхода.
Другие заболевания, связанные с болью в шее и руке, изменением рефлексов и признаками дисфункции спинного мозга, включают:
- прогрессирующие формы рассеянного склероза;
- боковой амиотрофический склероз (БАС) или болезнь Лу Герига;
- наследственную спастическую параплегию;
- подострую комбинированную дегенерацию спинного мозга, связанную с дефицитом витамина В12;
- некоторые опухоли спинного мозга или сосудистые заболевания, такие как артериовенозная мальформация (АВМ);
- системные заболевания.
Лечение шейной миелопатии
Для лечения шейной спондилогенной миелопатии применяются как консервативные, так и хирургические методы.
Консервативное лечение шейной миелопатии
Консервативное (нехирургическое) лечение направлено на снижение боли с помощью уменьшения отёка спинного мозга и нервных корешков, а также на улучшение функционирования пациента и его способности выполнять обычные действия.
Лечение миелопатии при остеохондрозе позвоночника должно быть комплексным. Применятся , щадящие методики массажа, хорошие результаты для снятия отека и воспаления показала гирудотерапия.
Медикаментозное лечение имеет очень узкий спектр действия.
Хирургическое лечение
Пациенты с выраженным сдавлением спинного мозга, проявляющимся в дисфункции спинного мозга (миелопатии), могут быть сразу же направлены на операцию. Два основных индикатора, сигнализирующих о необходимости операции, включают:
- спустя 4-6 недель консервативного лечения у пациента не наблюдается положительной динамики;
- симптомы пациента прогрессируют, несмотря на консервативное лечение.
В прошлом предпочтительным выбором считалась шейная ламинэктомия - удаление задних структур позвоночного канала с целью декомпрессии спинного мозга.
Однако, большинство аномальных анатомических структур, сдавливающих спинной мозг, расположено спереди от спинного мозга. При ламинэктомии эти структуры затрагиваются лишь косвенно, что приводит к большому количеству пациентов, недовольных результатами операции, так как их состояние либо осталось прежним, либо ухудшилось. По этой причине, в зависимости от состояния пациента, многие хирурги предпочитают переднюю декомпрессию спинного мозга и нервных корешков.
Эти процедуры называются передней шейной декомпрессией и фузией. Хирург также может использовать инструментарий (пластины и винты) для обеспечения внутренней поддержки шейного отдела позвоночника и ускорения приживления костного трансплантата.
Оперативное лечение на шейном отделе позвоночника чревато осложнениями и редко улучшает состояние пациента, поэтому раннее лечение шейного остеохондроза наиболее правильная тактика ведения пациента.
Данная патология представляет собой спинномозговые повреждения различной этиологии. Аномалии проявляются в комплексе и являются хроническими не воспалительными процессами в структурах спинного мозга. Возникнуть заболевание может в любом отделе, но в подавляющем большинстве эпизодов оно локализуется в шейной позвоночной зоне. Второе частое место локализации – поясничная зона. Этот недуг не классифицируется в качестве отдельного заболевания. Скорее, это собирательная патология, которая иллюстрирует сбой в работе какого-либо из спинномозговых отделов. Причины ее возникновения различны и многообразны, как и проявления.
Как уже отмечено, процесс имеет хронический характер. Это означает, что миелопатией не могут называться внезапно образовавшиеся проблемы спинного мозга. Обычно, когда в позвоночном столбе запускаются дегенеративные процессы, постепенно возникает миелопатия, исподволь приобретая и проявляя все новые симптомы.

Существует ряд факторов, которые резко могут повысить образование миелопатической патологии. К ним относятся:
- рассеянный склероз;
- аутоиммунный нейромиелит;
- инфекции;
- проведение лучевой терапии;
- травмы при занятиях спортом или иных активностях;
- достижение пожилого возраста.

Кстати. Спинной мозг является важным органом человеческой нервной системы. Он скрыт в канале, который состоит из позвоночных тел и их отростков. Работа мозга связана с многочисленными функциями, в том числе мышечными рефлексами, поскольку сквозь него идут все нервные импульсы к мозгу головы. Миелопатия ведет к сжиманию

Почему развивается миелопатия шеи
Шейная позвоночная зона имеет связь практически со всеми важнейшими органами и системами. Аномалии в ней могут вызвать целый ряд заболеваний и патологических состояний.


Диагностика и симптоматика
Сдавливание мозгового тела ведет к образованию многочисленных симптомов, которые ощущает пациент при миелопатии.
- Слабость в мышцах. С трудом поднимаются и перемещаются предметы, все валится из рук.
- Нарушается чувствительность и приходит онемение конечностей, сопровождающееся покалыванием.
- Тактильность снижается, как и чувствительность к температуре.
- Появляется и усиливается боли в шейной и затылочной зоне, а также межлопаточной области.
- Страдает мелкая моторика.
- Начинают непроизвольно подергиваться мышцы.
- Происходит ухудшение пространственной координации.

Диагностирование заболевания начинается с тщательного врачебного осмотра и заканчивается осуществлением лучевой диагностики шейной зоны. Проверяется рефлекторный ответ, кожная чувствительность, сокращение мускулатуры.
Проверка рефлексов помогает выявить увеличение силы рефлекторного ответа. Сокращения мышечной мускулатуры происходят бесконтрольно, спазмообразно. Кроме того, немеют руки и ноги, и снижается кожная чувствительность.
Кстати. При длительном течении болезни без получения адекватного эффективного лечения человек может прийти к полной мышечной атрофии и отсутствию связей нервов с мышечной системой.
Диагностические методики применяются следующие.
- Миелография.
- Рентгенография.
- Магнитно-резонансное исследование.
- Компьютерная томография.
- Лучевое диагностическое исследование.

Методика лучевого исследования позволяет обнаружить миелопатию на средних стадиях. При помощи рентгена проводится полноценная оценка состояния всех позвоночных сегментов. На МРТ и частично КТ определяется болезнь даже в неразвившейся до патологического состояния стадии. Что касается процедуры миелографии, это контрастный рентген, при котором в спинной мозг заливают стороннее вещество, и после этого проводят контрастное КТ. Оно позволяет обнаружить опухолевидное образование, при его наличии. Также контраст покажет межпозвоночную грыжу, области, которые патологически сузились, и поможет определить степень развития патологии.
Если вы хотите более подробно узнать, показания и проведение процедуры , вы можете прочитать статью об этом на нашем портале.
Описание видов
Поскольку патология отличается многогранностью, существует несколько видов, на которые заболевание принято разделять.

Таблица. Виды миелопатии и их характеристики.
| Название вида | Характеристики |
|---|---|
| Спондилогенная | Образуется по причине дегенеративно-дистрофических позвоночных изменений, которые являются следствием разрушения дисков в процессе старения. Их дает нехватка в хрящах влаги, поскольку, старея, организм невосполнимо теряет ее. |
| Компрессионная | Берет развитие в результате аномальной конфигурации тел позвонков, возникшей после травматических повреждений. |
| Вертеброгенная | Здесь причиной возникновения является распространенный остеохондроз позвоночника, а также стеноз шейного канала. В отдельных случаях может вызываться травмой. |
| Ишемическая | Из-за происходящего при ишемии сдавливания кровеносно-сосудистого просвета начинает испытывать недостаток питания головной мозг, в том числе в него не доходит в нужных количествах кислород. |
| Инфекционная | Является следствием туберкулеза, сифилиса, осложненной болезни Лайма. Также причиной может быть энтеровирусная инфекция в тяжелой форме и СПИД. |
| Метаболическая | Развитие происходит на фоне деструкции обменных процессов и при патологических состояниях поджелудочной, которые могут возникнуть, в том числе, из-за сахарного диабета. |


Если в начале заболевания клинические симптомы имеют слабые проявления, то постепенно пораженный участок шеи начинает испытывать все большую боль, которая не снимается анальгетическими препаратами. Это характеризует любую форму проявления. Также обязательными являются онемение (затекание) и ослабление конечностей, судорожные спазмы, слабая тактильность и координация. Может, особенно при метаболической форме, наблюдаться сбой работы ЖКТ, потливость, дисфункция мочеиспускания. С осложненным течением пациента могут ждать парезы и паралич.
Как лечится миелопатия
Для того чтобы успешно излечить пациента от миелопатии, необходимо устранить причину появления этой патологии, которая спровоцировала данное заболевание. Результата можно достичь, если использовать целый комплекс медикаментозных препаратов.

Нестероиды
Первыми в группе стоят нестероидные противовоспалительные вещества, которые отличаются комбинированным воздействием, снимающим воспаление, отеки, жар и боль одновременно. Благодаря НПВС-терапии состояние пациента начинает улучшаться практически сразу. В основном, в терапии миелопатии используются НПВС-средства:
- «Нимесил»;

Что касается лекарственных форм, их выбор осуществляется врачом в зависимости от силы и выраженности, а также продолжительности болевого синдрома.
Это может быть мазь, гелевое или иное кремообразное вещество, наносимое местно. Либо, что происходит чаще всего, – таблетированная форма. При острых формах, когда требуется быстрое антиболевое воздействие, либо при имеющихся противопоказаниях к приему внутрь таблеток (например, поражения ЖКТ или пищевода), назначается инъекционная форма. В стадии обострения, когда боль переносится с трудом, обычно делаются уколы. Несколько дней спустя, после стабилизации состояния пациента, переходят на постоянный прием внутрь таблетированных форм.

Важно! Длительный прием нестероидов может приводить к осложнениям уже имеющихся заболеваниям ЖКТ либо к образованию данных патологий. Необходимо четко придерживаться врачебных рекомендаций и не превышать продолжительность терапевтического курса.
Глюкокортикостероиды
Препараты, относящиеся к данной группе, играют «вторую скрипку» в лечении миелопатии. Применяются они тогда, когда от нестероидов нет ожидаемого положительного эффекта, либо если их прием по каким-либо причинам должен быть прекращен до момента излечивания.